Alta prevalencia de complicaciones neurológicas en pacientes pediátricos con enfermedad renal crónica: un estudio transversal en Honduras
High Prevalence of Neurological Complications in Pediatric Chronic Kidney Disease: A Cross-Sectional Study from Honduras
Norma Velásquez 1, Kadie Paz 2, Claudia Aguilar 3, Dilcia Sauceda-Acosta 4*,
Dina Raquel Álvarez 5*
Dina Raquel Álvarez 5*
1Universidad Nacional Autónoma de Honduras (UNAH); Tegucigalpa, Honduras; nvrios09@gmail.com;
2 Hospital María Especialidades Pediátricas (HMEP),Tegucigalpa Honduras
kpaz@hospitalmaria.org,
kpaz@hospitalmaria.org,
3 Universidad Nacional Autónoma de Honduras (UNAH); Tegucigalpa Honduras;
caguilar@unah.edu.hn,
caguilar@unah.edu.hn,
4 Universidad Nacional Autónoma de Honduras (UNAH); Tegucigalpa Honduras.
5Hospital María Especialidades Pediátricas (HMEP);Tegucigalpa, Honduras.
*Correspondencia:4dilcia.sauceda@unah.edu.hn; +504-32605560;
5dalvarez@hospitalmaria.org; Tel.:+504 94639605;
5dalvarez@hospitalmaria.org; Tel.:+504 94639605;
RESUMEN
La enfermedad renal crónica (ERC) en niños tiene una incidencia global estimada de 32.4 casos por millón, con manifestaciones neurológicas (MN) que contribuyen significativamente a la morbilidad. En América Latina, existen pocos estudios sobre estas complicaciones. Este estudio transversal descriptivo evaluó la frecuencia de MN en 59 pacientes pediátricos con ERC (estadios I-V) atendidos en el Hospital María, Especialidades Pediátricas (HMEP) de Honduras. Se excluyeron pacientes hospitalizados, con trasplante renal o datos incompletos. La edad media fue 12 años (DE: 4.2), con predominio masculino (62.7%). Las MN estuvieron presentes en el 71.2% de los casos, afectando principalmente al sistema nervioso central (SNC) (69%), seguido de la combinación SNC-SNP (23.8%) y el sistema nervioso periférico (SNP) (7.1%). El estadio V de ERC mostró la mayor frecuencia de MN (66.7%). Estos hallazgos resaltan la elevada prevalencia de complicaciones neurológicas en niños con ERC, especialmente en estadios avanzados, subrayando la necesidad de un cribado neurológico sistemático en esta población. Aunque el tamaño muestral es limitado, este estudio proporciona evidencia valiosa para contextos con recursos limitados.
Palabras clave: Neuropatía urémica, deterioro cognitivo, enfermedad renal crónica en niños, complicaciones neurológicas, Honduras, nefrología pediátrica
ABSTRACT
Chronic kidney disease (CKD) in children has a global incidence of 32.4 cases per million, with neurological manifestations (NM) significantly contributing to morbidity. In Latin America, few studies address these complications. This cross-sectional study assessed NM frequency in 59 pediatric CKD patients (stages I-V) at Hospital María, Pediatric Specialties (HMEP), Honduras. Hospitalized patients, transplant recipients, and those with incomplete data were excluded. The mean age was 12 (SD: 4.2), with male predominance (62.7%). NMs were present in 71.2% of cases, primarily affecting the central nervous system (CNS) (69%), followed by combined CNS-PNS (23.8%) and peripheral nervous system (PNS) (7.1%). Stage V CKD showed the highest NM frequency (66.7%). These findings highlight the high prevalence of neurological complications in children with CKD, especially in advanced stages, underscoring the need for systematic neurological screening in this population. Despite sample size limitations, this study provides valuable evidence for low-resource settings.*
Keywords: Uremic neuropathy, cognitive impairment, pediatric chronic kidney disease, neurological complications, Honduras, pediatric nephrology
INTRODUCCIÓN
La ERC es un problema creciente a nivel mundial, afecta mayormente a personas adultas. En niños la incidencia en países de ingresos altos se estima en 32.4 por millón con mayor carga en edad de 9 a 15 años, y la prevalencia es variable.1,2 En países como Canadá, la población de niños con ERC representa menos del 2%, con impactos significativos en la calidad de vida asociada a factores de riesgo como el inicio temprano de ERC, hipertensión arterial, obesidad y diabetes. En América Latina, los datos actuales son limitados, sin embargo, estudios han reportado que la incidencia de ERC en pacientes pediátricos es variable, reportando valores entre 2.8 y 15.8 casos nuevos por millón de habitantes.3 Un estudio en el año 2021 en El Salvador, reportó una incidencia promedio fue de 6.5 casos por millón de habitantes menores de 18 años. 4
La etiología de ERC en pacientes pediátricos difiere a la de los adultos, éstos se ven más afectados por complicaciones de diabetes mellitus tipo 2 e hipertensión arterial. En niños las causas van desde anomalías congénitas del riñón y tracto urinario, enfermedad glomerular, vasculitis, enfermedades hereditarias e idiopáticas.5 Las complicaciones neurológicas asociadas a ERC son frecuentes en niños y contribuyen en gran medida a la morbilidad y mortalidad, 6 particularmente en aquellos con grados de la enfermedad avanzada.1,2,4,7,8 La causa de la complicación neurológica de la ERC es multifactorial, particularmente, se asocia con la acumulación de toxinas urémicas y la incapacidad del riñón para excretar toxinas endógenas y exógenas denominadas compuestos de guanidina que resultan en neurotoxicidad, cruzando barrera hematoencefálica, cambios isquémicos microvasculares, neuroinflamación, estrés oxidativo y apoptosis. Además de la alteración del equilibrio de los aminoácidos neurotransmisores, disfunción de la autorregulación vascular, edema cerebral y disfunción del metabolismo cerebral.5
La afectación neurológica en niños con ERC, afecta tanto al sistema nervioso central (SNC), sistema nervioso periférico (SNP) y el sistema nervioso autónomo (SNA).5 Dentro de la afectación a SNC se encuentra: deterioro cognitivo que incluye encefalopatía, convulsiones, asterixis, mioclonías, síndrome de piernas inquietas, entre otras. Las manifestaciones neurológicas (MN) en SNP y SNA son la neuropatía periférica y autónoma, síndrome del túnel carpiano, neuropatía monomélica isquémica, síndrome vascular subagudo y miopatía.9,10 Otras MN que se han descrito en la ERC son aquellas que se presentan en estados críticos de la enfermedad como las asociadas a intoxicación por agua, hiponatremia, hipo e hiperpotasemia, encefalopatía urémica e hipertensiva, entre otras. 5,6,9,10
En Latinoamérica, los datos publicados sobre MN en niños con ERC son limitados. En Paraguay, se realizó un estudio de detección de trastornos mentales y neurológicos en esta población, mismo que reportó una prevalencia de Epilepsia de 21.4% y alteraciones del lenguaje en 10.7% de los pacientes.11 Aunque las complicaciones neurológicas en ERC pediátrica están bien documentadas en países de altos ingresos, existen escasos estudios en América Latina, donde el acceso a diagnóstico y tratamiento es limitado. Las MN que experimentan los niños con ERC manejados de forma ambulatoria en nuestro país es un tema poco estudiado, por lo que se diseñó el presente estudio con el propósito de determinar la frecuencia de MN en niños con ERC atendidos en consulta externa del Hospital María, Especialidades Pediátricas (HMEP).
MATERIALES AND METODOS
Se realizó un estudio observacional, descriptivo y transversal. El universo fueron los pacientes pediátricos menores a 18 años con diagnóstico de ERC, atendidos durante el periodo de junio 2022 a junio 2023. No se realizó cálculo de muestra, ya que se tomó el total de pacientes. Los criterios de inclusión fueron: pacientes pediátricos menores a 18 años de edad, con diagnóstico de ERC grados I-V y que dieron su aprobación para participar en el estudio mediante la firma del documento consentimiento y/o asentimiento informado. Fueron excluidos aquellos pacientes en estado crítico por ERC u otro diagnóstico que alterara evaluación neurológica, pacientes hospitalizados, pacientes con trasplante renal y expedientes incompletos para variables de interés.
Para la recolección de datos, inicialmente se solicitó el listado de pacientes con ERC grado I-V atendidos durante el periodo de estudio al departamento de estadística. Posteriormente, la captación de pacientes se realizó en la consulta externa del HMEP. Se invitó al padre y paciente a participar en el estudio y una vez que el padre, madre o tutor legal y el paciente otorgaban y firmaban los documentos de consentimiento y asentimiento informado respectivamente, se procedía a evaluación neurológica. El instrumento de recolección de datos incluyó las siguientes variables: datos generales, exploración neurológica detallada y estructurada para SNC en área cognitiva (memoria, orientación, evaluación de atención, lenguaje, estado de sueño-vigilia), además de examen físico para valoración de alteraciones de fuerza, tono, trofismo, evaluación de nervios craneales y reflejos. Dicho instrumento fue revisado y validado por expertos del Servicio de Neurología del HMEP. Previo a la recolección de datos se realizó prueba piloto y ajuste del instrumento. Para garantizar la confiabilidad y validez, un médico residente de último año de pediatría realizó el enrolamiento e interrogatorio inicial del paciente. Se utilizó el Mini-mental State Examination for Children (MMC), para valoración cognitiva de los pacientes. El examen físico neurológico fue realizado por un neurólogo pediatra experimentado.
Los hallazgos encontrados fueron registrados identificando al niño con un número correlativo para mantener anonimato. Los datos fueron digitados en una base diseñada en el programa estadístico Epi-info versión 7.1 para Windows. El mismo programa fue utilizado para análisis posterior de datos. Se realizó un análisis de datos univariado. Se calcularon medidas de tendencia central y dispersión. Los datos se presentan como frecuencias relativas y absolutas. Se realizó análisis bivariado, explorando relación entre variables de interés utilizando la prueba de Chi cuadrado. Este estudio se realizó siguiendo los principios éticos para la investigación con seres humanos de la Declaración de Helsinki. Previo a la recolección de datos, este estudio contó con la aprobación del Comité de Bioética de Investigación del HMEP con registro IRB0011269, aprobado mediante la resolución 002-2022.
RESULTADOS
Durante el período de estudio de junio 2022 a junio 2023, se registraron un total de 110 pacientes, de éstos, el 15.4% (17/110) fallecieron, 8% (9/110) habían recibido trasplante renal, 23% (25/110) fueron trasladados a otro centro hospitalario por diversos motivos como ser: cumplir mayoría de edad, presentar lesión renal aguda, entre otros; por lo que fueron excluidos del estudio. Se evaluaron un total de 59 pacientes.
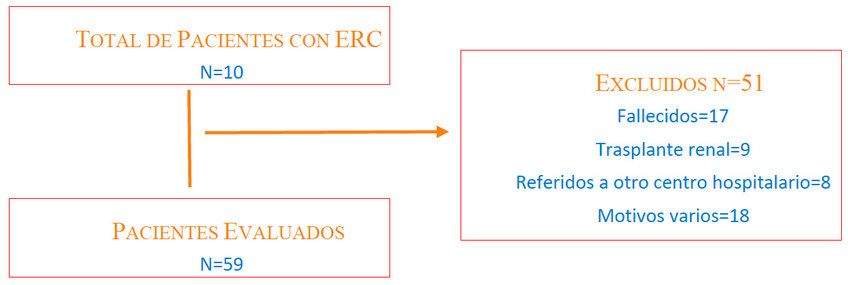
Figura 1. Diagrama de flujo del proceso de selección de pacientes con enfermedad renal crónica (ERC) para el estudio. De un total de 110 pacientes identificados, se excluyeron 51 por diversas razones: fallecimiento (n=17), trasplante renal previo (n=9), referencia a otros centros hospitalarios (n=8) y otros motivos (n=17). Finalmente, se incluyeron 59 pacientes en la evaluación neurológica. ERC: Enfermedad Renal Crónica.
Dentro de las características sociodemográficas de los pacientes, se encontró que la edad media de los casos fue de 12 años con Desviación Estándar (DE) de 4.2. Los pacientes en etapa de adolescencia fueron más afectados en un 52. 5% (31/59). El género masculino fue el más frecuente en 62.7% (37/59) de los pacientes. La zona de procedencia rural fue la más frecuente en 72.9% (43/59) y se identificó que el 67.8% (40/59) de los niños no asistían a centros educativos, ni seguían estudios desde casa al momento del estudio. (Tabla 1)
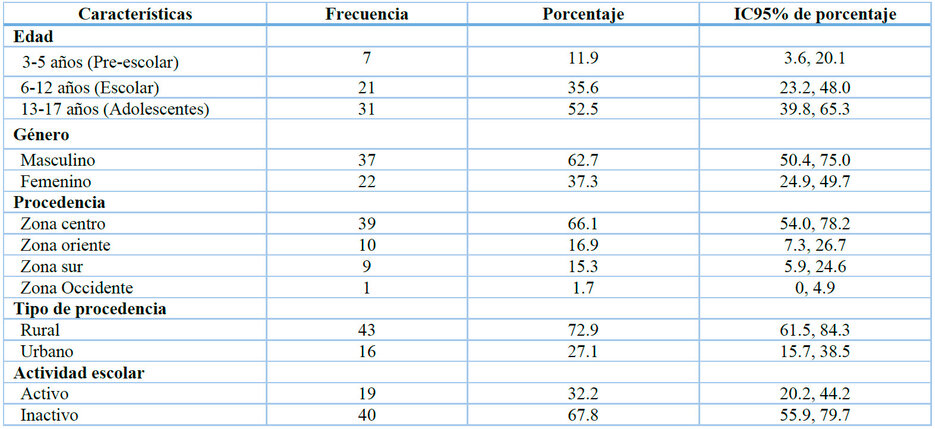
Tabla 1. Características sociodemográficas de los pacientes pediátricos con diagnóstico de enfermedad renal crónica (ERC) atendidos en el Hospital María, Especialidades Pediátricas (HMEP), entre junio de 2022 y junio de 2023. Se describen la distribución por edad, sexo, región geográfica de procedencia, tipo de residencia (urbana o rural) y situación escolar al momento del estudio. ERC: Enfermedad Renal Crónica.
Entre las características clínicas, se encontró que la etiología de ERC más frecuente en este grupo de pacientes fue anomalías estructurales del riñón y tracto urinario (TU) en 64.4% (38/59) de los pacientes, enfermedad glomerular en el 18.6% (11/59), nefropatías hereditarias en el 10.2% (6/59) y trastornos genéticos en el 6.8% (4/59). De acuerdo con la afectación del filtrado glomerular, se encontró que la mayor parte de pacientes evaluados se encontraban en estadio V de ERC, representando el 32.2% (19/59) de los pacientes, seguido de estadio I en 15.3% (9/59). Ver Cuadro 2.
La modalidad de tratamiento fue sustitutivo en 61.0% (36/59) de los casos, de estos el 80.6% (29/36) era diálisis peritoneal. El 50.8% (30/59) de los pacientes presentaban comorbilidades, siendo la hipertensión arterial secundaria la más frecuente en 50% (15/30). Cabe destacar que el 13.3% (4/30) presentó Epilepsia, no obstante, este diagnóstico fue consignado previo al inicio de la enfermedad renal. (Tabla 2).

Tabla 2. Características clínicas de los pacientes pediátricos con diagnóstico de enfermedad renal crónica (ERC) en el Hospital María, Especialidades Pediátricas (HMEP), entre junio de 2022 y junio de 2023. Se incluyen datos sobre la etiología de la ERC, estadio de la enfermedad, modalidad de tratamiento (conservador o sustitutivo), tipo de diálisis en quienes la recibían, y presencia de comorbilidades. ERC: Enfermedad Renal Crónica.
En este estudio se encontró que las MN estuvieron presentes en el 71.2% (42/59) de los pacientes. De acuerdo con el estadio clínico de ERC, los pacientes que presentaron mayor porcentaje de MN, fueron los pacientes en estadio V con 66.7% (28/42), seguido de los pacientes en estadio IV y I con 14.3% (4/42) cada uno. Los pacientes masculinos presentaron mayor porcentaje de manifestaciones neurológicas en el 61.9% (26/42), sin embargo no se evidenció una relación estadísticamente significativa (p=0.982). Se identificó que la afectación aislada del SNC fue del 69% (29/42), afectación aislada del SNP fue del 7.1 % (3/42) y de SNC y SNP conjuntamente fue del 23.8% (10/42). No se hicieron evaluaciones de afectación de SNA. Ver Figura 2 y Tabla 3 3.

Figura 2. Distribución de manifestaciones neurológicas según el sexo en pacientes pediátricos con enfermedad renal crónica (ERC), atendidos en el Hospital María, Especialidades Pediátricas (HMEP), entre junio de 2022 y junio de 2023. Se observa la proporción de varones y mujeres que presentaron manifestaciones neurológicas durante la evaluación clínica. ERC: Enfermedad Renal Crónica.
En la evaluación del SNC se encontró en la evaluación la mayor alteración en el estado de nivel de atención en 33.3% (14/42) de los pacientes. Con respecto al lenguaje la mayor alteración fue con respecto a la comprensión de textos escritos en 33.3% (24/42). Se consideró como manifestaciones del SNC: estado de conciencia, donde el 33.3% (14/42) estaban letárgicos, el resto de pacientes se encontró lúcido. Se exploraron alteraciones de lenguaje y se identificó que todos los pacientes con manifestaciones neurológicas presentaron alteraciones del lenguaje. En la exploración de orientación se identificó que la alteración más frecuente fue en orientación de tiempo en 47.6% (20/42), seguido de orientación espacial con 23.8% (10/42). Se evaluó asimismo la memoria a largo plazo, memoria reciente e inmediata, de estas la más alterada fue la memoria a largo plazo en 42.9 (18/42). Ver Cuadro 3.
La conducta del niño fue evaluada durante la consulta con el neurólogo y con lo referido por los padres sobre su comportamiento en casa, se encontró que la mayor parte de pacientes con alteraciones en esta dimensión presentaron agresividad con 26.1% (11/42) y apatía en 21.4% (9/42). Además, se identificó que el 16.7% (7/42) presentaron alucinaciones visuales y el 7.1% (3/42) alucinaciones auditivas. Se econtraró asimismo, alteraciones en sueño-vigilia en el 23.8% (10/42) dentro de las que destacan sonambulismo, dificultad para conciliar el sueño, somniloquia y sonambulismo. Dentro los movimientos anormales en los niños con ERC las crisis epileptica en 2.4% (1/42). Es importante destacar que algunos pacientes presentaron alteraciones en más de una dimensión. Ver Tabla 3.

Tabla 3. Manifestaciones neurológicas del sistema nervioso central (SNC) en pacientes pediátricos con enfermedad renal crónica (ERC) evaluados en el HMEP. Se detallan hallazgos relacionados con alteraciones del nivel de conciencia, atención, lenguaje, orientación, memoria, conducta, alucinaciones, trastornos del sueño-vigilia y movimientos anormales. SNC: Sistema Nervioso Central; ERC: Enfermedad Renal Crónica.
En cuanto al SNP, se encontró en mayor frecuencia calambres 64.3% (27/42) y parestesias 47.6% (20/42). Al realizar la exploración de nervios craneales, se identificó alteración en los II, III, VI, VII y X nervios creaneales. (Tabla 4).

Tabla 4. Manifestaciones neurológicas del sistema nervioso periférico (SNP) en pacientes pediátricos con enfermedad renal crónica (ERC) atendidos en el HMEP. Incluye hallazgos clínicos como calambres, parestesias, paresias, alteraciones del tono y trofismo muscular, reflejos, así como afectaciones específicas de nervios craneales. SNP: Sistema Nervioso Periférico; ERC: Enfermedad Renal Crónica.
DISCUSIÓN
En este estudio sobre MN en pacientes pediátricos con ERC, realizado en un hospital de especialidades pediátricas, se encontró que 71% (42/59) de los pacientes tuvieron MN, con afectación mayormente del SNC (69%), hallazgo que concuerda con lo encontrado por Safdar et al., en su estudio en Arabia Saudita.1 En contraste, esta cifra fue mayor a la encontrada por Albaramki et al. en Jordania.10 De los pacientes estudiados, en su mayoría se encontraban en el grupo de edad de adolescentes (52.5%), al igual que lo encontrado en Egipto por Naby et al. y por Fuentes et al. en Cuba.2,8 Asimismo, en este estudio se encontró, que alrededor de dos tercios de los pacientes fueron varones, coincidiendo con lo encontrado por Galeas et al, quienes también encontraron un predominio del sexo masculino.12 Por otro lado, la mayor parte de pacientes fueron procedentes del área rural. Estos hallazgos pueden ser explicados debido a que el HMEP atiende muchos pacientes provenientes del área rural, y específicamente la mayor parte de los pacientes con ERC provienen de dicha zona.
En nuestro estudio, se encontró que, en más de dos tercios de los pacientes, la etiología de la enfermedad renal fue por anomalías estructurales del riñón y del tracto urinario, principalmente malformaciones congénitas. Al igual que lo reportan estudios de cohorte realizados en Japón e Irán, donde las anomalías estructurales del riñón y tracto urinario, también se identificaron como causas principales de ERC en niños.13,14 De manera similar, Stabouli S. et al., en su estudio sobre los trastornos del sueño y función ejecutiva en niños y adolescentes con ERC, reportaron como causa más frecuente de ERC las anomalías congénitas del riñón y del tracto urinario.15 Por otro lado, la comorbilidad más frecuentemente encontrada en este estudio fue Hipertensión arterial secundaria, hallazgo que coincide con la literatura, pues se ha descrito a esta enfermedad como el mayor problema de los pacientes con enfermedad renal, que además se considera un factor de riesgo independiente para progresión de la enfermedad, tal como lo describen Galeas et al., que además destacan la importancia de un manejo temprano adecuado para ralentizar el deterioro de la función renal 12,13,16
Es importante mencionar, que la mayor parte de pacientes incluidos en este estudio, presentaron enfermedad renal en etapa avanzada o terminal al momento de su evaluación, coincidiendo con lo encontrado por Amanullah et al. quienes reportaron en su estudio, que más de dos tercios de los pacientes pediátricos tenían este diagnóstico.17 En cuanto al tratamiento, en alrededor de dos tercios de los casos (61%), recibía terapia renal sustitutiva, siendo diálisis peritoneal, la modalidad de tratamiento más frecuente. Este hallazgo, contrasta con lo encontrado por Celakil et al., ya que en su estudio reporta que el 78% de los pacientes recibía tratamiento de hemodiálisis.18 Igualmente, el estudio iraní de Ataei et al. mostró mayor frecuencia en la terapia de hemodiálisis.14 Cabe destacar, que aunque muchos pacientes pediátricos son elegibles para recibir diálisis peritoneal, diversos estudios han evidenciado que esta modalidad es subutilizada debido a factores sociales y económicos. Para el caso, estudios en Brazil e Irán, reportan que a pesar de que los pacientes son elegibles para recibir diálisis peritoneal, los padres no dan su consentimiento, lo cual es debido a la falta de condiciones de higiene adecuadas en sus viviendas. Lo anterior, evidencia la influencia de los determinantes sociales de la salud en el acceso y elección de las terapias renales sustitutivas en poblaciones vulnerables.14,18
Las complicaciones neurológicas son frecuentes en los pacientes con ERC, esto debido por diversas alteraciones presentes en estos pacientes. Las causas de estas alteraciones son numerosas, entre ellas: desórdenes electrolíticos, uremia, hipertensión arterial, microhemorragias, infartos cerebrales, entre otras. Las MN más frecuentes van desde alteraciones de la conciencia y estado de alerta, cefalea, alucinaciones, hasta incluso convulsiones. Lo anterior demuestra que el daño neurológico que sufre el paciente con ERC, tiene un espectro variable y complejo. 2,10,19,20 Los pacientes con daño renal en estado terminal cursan también con entidades clínicas como el síndrome de encefalopatía posterior reversible, caracterizado por cefalea, convulsiones, vómitos y alteraciones visuales.21Asimismo, debido especialmente a la uremia y a la anemia, los pacientes con ERC y especialmente los que se encuentran en grado o estadio V, sufren afectación de la función neurocognitiva.22,23 Estas alteraciones finalmente convergen en discapacidades físicas y psíquicas, las cuales contribuyen con el deterioro de la calidad de vida del paciente. En este estudio, los pacientes presentaron mayor frecuencia de MN en el SNC, siendo las alteraciones más frecuentes las del lenguaje, orientación y memoria. Menos frecuentes fueron las alteraciones de la conducta. Estos hallazgos son diferentes a lo encontrado por Afsharkhas et al. quienes encontraron como complicación más frecuente a las convulsiones.24 No obstante, Torales et al. en Paraguay, encontraron importantes alteraciones mentales en los pacientes pediátricos con ERC evaluados.11
Por otro lado, los pacientes pediátricos con ERC también pueden presentar alteraciones en el SNP. La neuropatía periférica asociada a la ERC, se conoce como neuropatía urémica, misma que es una entidad frecuente en este grupo de pacientes, con una prevalencia que puede alcanzar hasta el 90%, siendo más frecuente en los pacientes con ERC estadio III-V. El daño en el SNP, se presenta como la pérdida de sensación y vibración de las extremidades en forma simétrica. La pérdida de reflejos y disminución de la fuerza son otros de los síntomas frecuentes.25-27 Entre los hallazgos del SNP encontrados en este estudio, se destacan calambres, parestesias y trofismo. En la evaluación del SNP, también se encontró afectación craneal, principalmente alteración del II y VIII par craneal. Según reporta la literatura, en el estudio de Jabbari et al., los nervios acústicos y olfatorios son especialmente susceptibles a los efectos nocivos de la uremia; y se reporta que aproximadamente el 40% de los pacientes con ERC presentan neuropatía auditiva, disfunción olfativa, y en menor frecuencia neuropatía óptica urémica.14 Es importante descatar que estos pacientes, de forma frecuente presentan neuropatía subclínica, por lo que no es posible diagnosticarla clínicamente, es por ello, que es importante realizar estudios especializados para detección oportuna.25
La principal limitante del estudio fue la cantidad de pacientes evaluados, en vista de que, entre los elegibles había pacientes con agudización de la enfermedad, por lo que no fue posible realizar evaluación y fueron excluidos del estudio. No obstante, este estudio tiene la fortaleza de haber realizado una recolección prospectiva de datos de la evaluación neurológica, lo que permitió realizar todas las valoraciones necesarias deacuerdo con los objetivos del estudio. Asimismo, reporta hallazgos importantes en la región debido a la falta de estudios publicados sobre el tema.
CONCLUSIONES
La proporción de MN en el paciente pediátrico con ERC manejado en la institución fue del 72.9%, considerada como alta al compararla con lo reportado en la literatura. Las MN fueron principalmente del SNC, afectando principalmente al estadio V de la enfermedad. Dado que la proporción de MN observada en esta población pediátrica con ERC fue considerablemente alta, se hace evidente la necesidad de establecer estrategias que favorezcan la detección y el manejo de estas complicaciones. Su detección temprana es crucial, ya que estas alteraciones afectan significativamente la calidad de vida del paciente y de sus familias. Es imperativo incorporar en las guías de atención clínica de los pacientes con ERC, evaluaciones neurológicas sistemáticas en el seguimiento de los pacientes, así como fortalecer el abordaje multidisciplinario que incluya especialistas en nefrología pediátrica, neurología, psicología y trabajo social, para una atención integral. Además, es necesario que los familiares de los pacientes también reciban apoyo y orientación psicosocial.
Asimismo, la capacitación del personal de salud, especialmente médicos generales y pediatras, en la identificación precoz de signos neurológicos resulta crucial, particularmente en contextos con recursos limitados. De igual forma, se recomienda promover intervenciones tempranas que permitan acciones no solo de prevención primaria, sino también secundaria. Finalmente, los autores recomiendan continuar con esta línea de investigación a través de estudios que incluyan evaluaciones físicas exhaustivas de los pacientes, utilizando equipos especializados y pruebas diagnósticas, así como la identificación de factores de riesgo asociados con las complicaciones neurológicas. Esto permitirá tomar deciciones oportunas e informadas basadas en la evidencia científica. Lo anterior con el propósito de que estas intervenciones logren mejorar la calidad de vida de los pacientes y disminuir la carga hospitalaria relacionada con el manejo de la ERC y sus complicaciones.
Contribución de autores: Todos los autores participaron en la concepción, diseño del estudio; NV y KP además contribuyeron en la recolección de datos; NV y DRA realizaron limpieza de datos y análisis de datos; DRA supervisó la realización del estudio, NV, DRA, DSA participaron en la escritura de manuscrito, todos los autores participaron y están de acuerdo con la revisión final del manuscrito.
Financiamienrto: Este proyecto no recibió financiamiento externo.
Reconocimiento institucional: El estudio fue desarrollado siguiendo los principios de la Declaración de Helsinki con aprobación de Comité de Ética en Investigación con IRB0011269, con registro de proyecto de proyecto 002-2022.
Consentimiento informado: El consentimiento y asentimiento informados fueron obtenidos de todos los padres y pacientes involucrados en el estudio respectivamente.
Agradecimientos: Se agradece al personal del Departamento de Archivo y documentación clínica por el apoyo para la realización de este estudio.
Conflicto de Intereses: Los autores declaran no tener conflicto de intereses.
REFERENCIAS
1. Safdar O, Sindi S, Nazer N, Milyani A, Makki A. Neurological complications and associated risk factors in children affected with chronic kidney disease. Children (Basel). 2020;7(6):59.
2. Abd El Naby SA, Bahbah WA, Kasemy ZA, Mahmoud AA. Neurophysiological and neuroradiological changes in children with chronic kidney disease. Front Pediatr. 2020;8:570708.
3. Gómez-Morejón A, Pérez-González L, Chaviano-Mendoza O, González-Ramos J, Yanes-Macías J, Quintana-Marrero A. La prevención del daño renal crónico: una prioridad desde la niñez. Rev Finlay. 2021;11(1):e31.
4. Guerra A, Dobras B. Características clínicas, epidemiológicas y evolución de pacientes con enfermedad renal crónica estadio 5, del año 2005 al 2015 en el Hospital de Especialidades Pediátricas Omar Torrijos H. Panamá. Rev Méd Panamá. 2018;38(1):8.
5. Vellanki K, Bansal VK. Neurologic complications of chronic kidney disease. Curr Neurol Neurosci Rep. 2015;15(8):50.Europe PMC+1PubMed+1
6. Uwaezuoke SN, Ayuk AC, Muoneke VU, Mbanefo NR. Chronic kidney disease in children: using novel biomarkers as predictors of disease. Saudi J Kidney Dis Transpl. 2018;29(4):775–84.
7. Hamed SA. Neurologic conditions and disorders of uremic syndrome of chronic kidney disease: presentations, causes, and treatment strategies. Expert Rev Clin Pharmacol. 2019;12(1):61–90.
8. Martínez DF, Fumero RTA, Levis ON, Anzorandia CS, Moliner RB. Conducción nerviosa en niños con insuficiencia renal crónica. Rev Cubana Pediatr. 2002;74(2):115–21.
9. Afsharkhas L, Hoseininajad N, Kalbassi Z. Neurologic manifestations in children and adolescents with chronic kidney diseases. Iran J Child Neurol. 2015;9(2):16–9.
10. Albaramki JH, Al-Ammouri IA, Akl KF. Neurological and cardiac complications in a cohort of children with end-stage renal disease. Saudi J Kidney Dis Transpl. 2016;27(3):507–11.
11. Torales J, Florentín L, Rolón-Méndez E, Gutiérrez G, Sánchez García de Zúñiga M, et al. Trastornos mentales en niños y adolescentes con enfermedad renal crónica: un primer estudio de detección realizado en Paraguay. Rev Nac (Itauguá). 2024;16(2):1–14.
12. Galeas M. Caracterización de la enfermedad renal crónica terminal en pediatría del Hospital Mario Catarino Rivas. [Tesis de licenciatura]. San Pedro Sula: Universidad Nacional Autónoma de Honduras; 2018.
13. Harada R, Hamasaki Y, Okuda Y, Hamada R, Ishikura K. Epidemiology of pediatric chronic kidney disease/kidney failure: learning from registries and cohort studies. Pediatr Nephrol. 2022;37(6):1215–29.
14. Ataei N, Madani A, Esfahani ST, Otoukesh H, Hooman N, Hoseini R, et al. Chronic kidney disease in Iran: first report of the national registry in children and adolescents. Urol J. 2021;18(1):122–30.
15. Stabouli S, Gidaris D, Printza N, Dotis J, Papadimitriou E, Chrysaidou K, et al. Sleep disorders and executive function in children and adolescents with chronic kidney disease. Sleep Med. 2019;55:33–9.
16. Balat A. Children with chronic kidney disease and hypertension: could hypertension footprints be early biomarkers? Curr Hypertens Rev. 2014;10(2):86–98.
17. Amanullah F, Malik AA, Zaidi Z. Chronic kidney disease causes and outcomes in children: perspective from a LMIC setting. PLoS One. 2022;17(6):e0269632.
18. Çelakıl M, Çoban Y. Etiologic-sociodemographic assessment and comparison of dialysis modalities in pediatric Syrian migrants with chronic kidney disease. J Bras Nefrol. 2022;44(1):68–74.
19. Fang C, Lau WL, Sun J, Chang R, Vallejo A, Lee D, et al. Chronic kidney disease promotes cerebral microhemorrhage formation. J Neuroinflammation. 2023;20(1):51.
20. Baluarte JH. Neurological complications of renal disease. Semin Pediatr Neurol. 2017;24(1):25–32.
21. Shieh A, Darro N. Recurrent posterior reversible encephalopathy syndrome in an adolescent boy with end-stage renal disease. Case Rep Pediatr. 2021;2021:6675454.
22. Wijaya EA, Solek P, Hakim DDL, Rossanti R, Widiasta A, Hilmanto D. Factors affecting neurocognitive function in children with chronic kidney disease: a systematic review. Int J Nephrol Renovasc Dis. 2022;15:277–88.
23. Ruebner RL, Laney N, Kim JY, Hartung EA, Hooper SR, Radcliffe J, et al. Neurocognitive dysfunction in children, adolescents, and young adults with CKD. Am J Kidney Dis. 2016;67(4):567–75.
24. Afsharkhas L, Hoseiny Nejad N, Kalbassi Z. Neurologic manifestations in children and adolescents with chronic kidney diseases. Iran J Child Neurol. 2015;9(2):16–19.
25. Sonbhadra A, Reddy BVC, Saini AG, Tiewsoh K, Paria P, Kesavan S, et al. Peripheral neuropathy in children with chronic kidney disease: are we looking enough? Ann Indian Acad Neurol. 2022;25(3):389–93.
26. Yoganathan S, Bagga A, Gulati S, Toteja GS, Hari P, Sinha A, et al. Prevalence and predictors of peripheral neuropathy in nondiabetic children with chronic kidney disease. Muscle Nerve. 2018;57(5):792–8.
27. Mohammadi MH, Salarzaei M, Parooie F. Neurological complications after renal transplantation: a systematic review and meta-analysis. Ther Apher Dial. 2019;23(6):518–28.
Received: September 14, 2024 / Accepted: May 9, 2025 / Published: June 15, 2025
Citation: Velásquez N, Paz K, Aguilar C, Sauceda-Acosta D, Álvarez DR. Alta prevalencia de complicaciones neurológicas en pacientes pediátricos con enfermedad renal crónica: un estudio transversal en Honduras. Bionatura journal. 2025;2 (2):14. doi: 10.70099/BJ/2025.02.021.14
Additional information Correspondence should be addressed to:dilcia.sauceda@unah.edu.hn;
dalvarez@hospitalmaria.org;
dalvarez@hospitalmaria.org;
Peer review information. Bionatura thanks anonymous reviewer(s) for their contribution to the peer review of this work using https://reviewerlocator.webofscience.com/
ISSN.3020-7886
All articles published by Bionatura Journal are made freely and permanently accessible online immediately upon publication, without subscription charges or registration barriers.
Publisher's Note: Bionatura Journal stays neutral concerning jurisdictional claims in published maps and institutional affiliations.
Copyright: © 2025 by the authors. They were submitted for possible open-access publication under the terms and conditions of the Creative Commons Attribution (CC BY) license (https://creativecommons.org/licenses/by/4.0/).